Fonction thyroïdienne et micronutrition : comprendre, diagnostiquer et optimiser la thyroïde
La thyroïde influence bien davantage que le seul métabolisme de base.
Elle participe à la thermogenèse, à la vitalité, à la cognition, à la fonction digestive, à l’humeur, à la fertilité et à la régulation cardiovasculaire. C’est ce qui explique qu’un ralentissement thyroïdien, même discret, puisse s’exprimer par des tableaux cliniques polymorphes : fatigue persistante, frilosité, constipation, ralentissement mental, prise de poids, baisse d’élan ou récupération plus difficile.
C’est précisément là qu’une lecture plus fine devient utile. Une fonction thyroïdienne ne dépend pas uniquement de la capacité de la glande à produire des hormones. Elle dépend aussi de leur conversion, de leur transport, de leur action cellulaire, du terrain inflammatoire, du statut micronutritionnel, du foie, du microbiote et du niveau de stress. Cette approche s’intègre naturellement à la biologie nutritionnelle et fonctionnelle, à la micronutrition et, plus largement, à la médecine fonctionnelle.
La thyroïde ne se résume pas à la TSH
En pratique, la TSH reste un marqueur central. Mais elle ne résume pas à elle seule toute la physiologie thyroïdienne.
Elle renseigne surtout sur le signal hypophysaire adressé à la thyroïde. Elle ne décrit pas complètement la production réelle de T4 et de T3, ni la qualité de la conversion périphérique, ni la sensibilité des tissus aux hormones circulantes. C’est pour cela qu’un patient peut présenter des symptômes évocateurs alors même que la TSH se situe dans les valeurs de référence.
Autrement dit, une biologie “rassurante” n’exclut pas toujours un ralentissement fonctionnel, surtout si le terrain clinique évoque une dysrégulation plus large.
Production hormonale : synthétiser ne suffit pas toujours
La thyroïde produit majoritairement de la T4 et, dans une moindre proportion, de la T3. Cette synthèse dépend notamment de l’iode, du fer et du bon fonctionnement de l’axe hypothalamo-hypophysaire.
Le fer intervient notamment comme cofacteur de la thyroperoxydase, tandis que l’iode reste indispensable à la synthèse hormonale.
Mais une production correcte ne garantit pas, à elle seule, un fonctionnement thyroïdien optimal. Une part importante de l’activité hormonale dépend ensuite de ce qui se passe en périphérie.
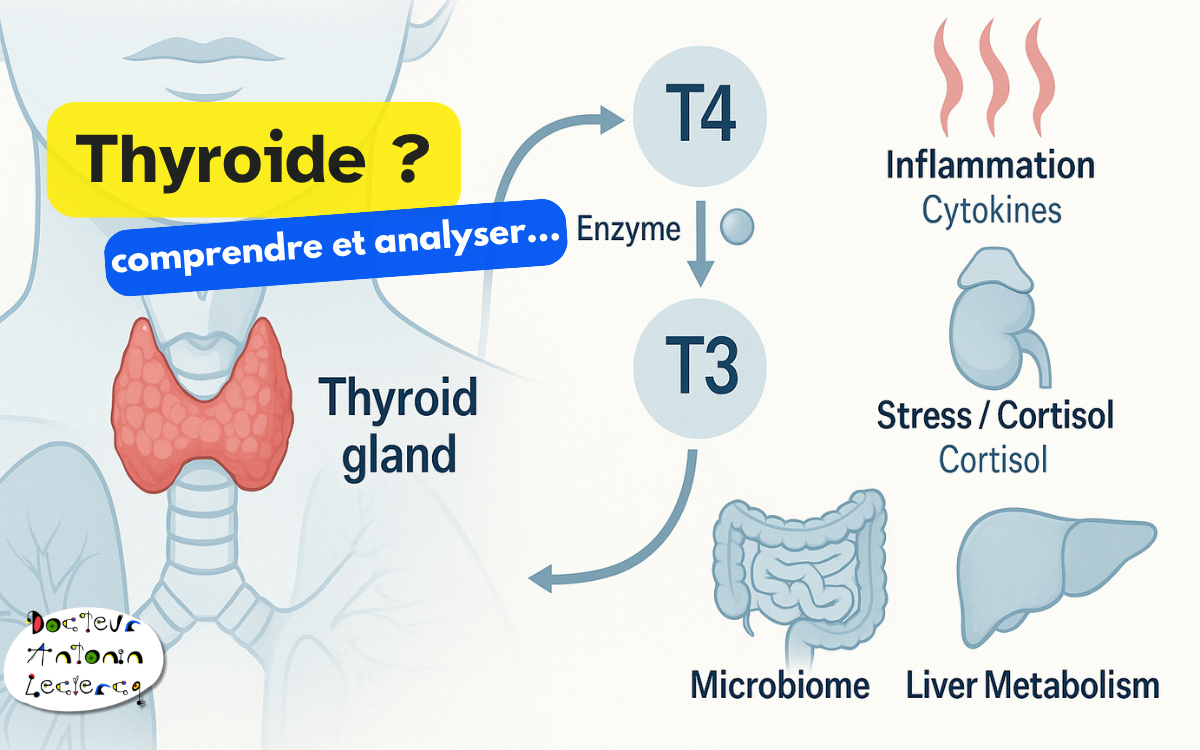
Conversion T4 → T3 : un point clé souvent sous-estimé
C’est l’un des axes les plus importants de l’analyse fonctionnelle.
Une grande partie de la T3 active provient de la conversion périphérique de la T4 par les désiodases. Cette étape est sensible au statut en sélénium, au zinc, au fer, à l’inflammation, au stress, à l’état hépatique et à l’équilibre digestif.
Autrement dit, un patient peut produire de la T4 sans la convertir efficacement en T3. C’est souvent dans ce contexte que l’on observe des tableaux de fatigue, de ralentissement ou de frilosité avec des analyses apparemment peu alarmantes.
La thyroïde ne peut donc être comprise correctement qu’en tenant compte de cette physiologie de conversion.
Stress, cortisol et hypothyroïdie fonctionnelle
Le stress chronique est l’un des grands perturbateurs de la fonction thyroïdienne.
Un terrain de stress prolongé peut réduire la conversion T4/T3, modifier l’expression des récepteurs thyroïdiens et altérer la réponse cellulaire aux hormones. Il ne s’agit donc pas seulement d’une question de dosage circulant, mais aussi d’efficacité tissulaire.
C’est ce qui explique qu’un patient stressé, fatigué, hyperadapté ou en sursollicitation chronique puisse développer un tableau compatible avec une hypothyroïdie dite “fonctionnelle”, sans anomalie spectaculaire sur un bilan standard.
Cette interaction avec le stress et le burn out s’intègre donc naturellement au raisonnement clinique.
Inflammation et signal thyroïdien
L’inflammation chronique de bas grade modifie elle aussi le fonctionnement thyroïdien.
Elle peut réduire la conversion vers la T3 active, augmenter la production de formes inactives comme la rT3, et participer à des tableaux de fatigue, de prise de poids, de ralentissement cognitif ou de baisse de vitalité.
Dans ce contexte, corriger uniquement un chiffre biologique ne suffit pas toujours. Il faut souvent agir plus en amont, sur le terrain inflammatoire lui-même.
Le stress oxydatif prolonge directement cette réflexion, car oxydation et inflammation évoluent souvent ensemble dans les tableaux de fatigue chronique ou de dysrégulation métabolique.
Les micronutriments les plus importants
La micronutrition est ici centrale, non comme supplémentation automatique, mais comme lecture des dépendances biologiques de la thyroïde.
Plusieurs micronutriments jouent un rôle majeur :
- l’iode pour la synthèse hormonale
- le sélénium pour les désiodases
- le zinc pour les récepteurs hormonaux et certains mécanismes de signalisation
- le fer pour l’activité de la thyroperoxydase
- la vitamine D dans les interactions immunitaires, notamment en contexte auto-immun
Ces cofacteurs jouent un rôle central dans l’équilibre thyroïdien et peuvent, lorsqu’ils sont insuffisants, perturber la synthèse hormonale, la conversion périphérique ou la sensibilité tissulaire aux hormones.
La micronutrition s’inscrit donc pleinement dans la prise en charge, à condition de raisonner sur des besoins documentés, individualisés, et non sur une logique de supplémentation systématique.
Foie, microbiote et terrain digestif
La thyroïde ne fonctionne pas en vase clos.
Le foie participe à une part importante de la conversion périphérique T4 → T3. Un terrain de stéatose, d’inflammation hépatique ou de surcharge métabolique peut donc perturber cette conversion. Cet axe est particulièrement important, car le foie reflète souvent l’état du terrain métabolique global.
Le microbiote intestinal intervient lui aussi dans l’équilibre thyroïdien, à travers le dialogue immunitaire, la perméabilité intestinale, l’inflammation et certains mécanismes impliqués dans l’auto-immunité. C’est particulièrement pertinent dans les contextes de thyroïdite de Hashimoto, de troubles digestifs associés ou de fatigue chronique avec terrain inflammatoire.
Autrement dit, une thyroïde perturbée peut parfois être le reflet d’un terrain digestif, immunitaire et métabolique plus large.
Quels tableaux faut-il savoir reconnaître ?
Plusieurs situations cliniques méritent d’être distinguées :
Hypothyroïdie subclinique
TSH modérément élevée, hormones périphériques parfois conservées, mais symptômes présents. Le point important est alors de comprendre le mécanisme dominant : inflammation, stress, déficit micronutritionnel, auto-immunité ou trouble de conversion.
Trouble de conversion T4/T3
Fréquent chez les patients fatigués, stressés, en surcharge métabolique, avec syndrome inflammatoire de bas grade ou dysbiose. Ce tableau s’observe fréquemment dans des contextes de stress chronique, de surpoids, de syndrome métabolique ou de déséquilibres digestifs, qui peuvent tous perturber la conversion hormonale et la qualité de la réponse cellulaire.
Thyroïdite de Hashimoto
Ici, la dimension auto-immune devient centrale. Le terrain inflammatoire, le statut en vitamine D, le microbiote et la régulation immunitaire prennent plus de place dans la compréhension du tableau.
Hypothyroïdie tissulaire
Elle correspond à un tableau clinique évocateur avec biologie apparemment normale, dans lequel la difficulté tient moins à la production hormonale qu’à l’action tissulaire réelle. Dans ce contexte, la difficulté ne tient pas toujours à la quantité d’hormones circulantes, mais parfois à la qualité de leur action au niveau cellulaire, sous l’influence notamment du cortisol et des médiateurs inflammatoires.
Quelle approche diagnostique paraît la plus utile ?
Une analyse plus fine peut dépasser la seule TSH.
Une approche biologique plus fine peut inclure, selon le contexte clinique, l’étude de la TSH, de la T4 libre, de la T3 libre, des anticorps thyroïdiens, de la ferritine, du zinc, du sélénium, de la vitamine D, de la CRP ultrasensible, de la fonction hépatique, du cortisol et, si besoin, du terrain digestif.
L’intérêt n’est pas d’accumuler les examens, mais d’identifier les nœuds biologiques les plus plausibles chez un patient donné :
- défaut de synthèse
- trouble de conversion
- inflammation
- stress chronique
- carences
- auto-immunité
- participation digestive ou hépatique
Autrement dit, le raisonnement doit rester clinique avant d’être analytique.
Quelles stratégies nutritionnelles et fonctionnelles ?
La prise en charge repose moins sur un “protocole thyroïde” universel que sur la hiérarchisation des leviers utiles.
Corriger les déficits documentés
Iode, fer, sélénium, zinc, vitamine D ou autres cofacteurs selon le profil clinique et biologique. La priorité est de corriger les freins réels, pas de supplémenter à l’aveugle.
Réduire le terrain inflammatoire
Travail sur la qualité alimentaire, oméga-3, polyphénols, densité nutritionnelle et charge métabolique globale. Cet axe devient d’autant plus pertinent si le patient présente fatigue, prise de poids, syndrome métabolique ou terrain auto-immun.
Soutenir la fonction hépatique et métabolique
Le foie étant impliqué dans la conversion, la qualité du terrain métabolique compte. Réduction des excès de sucre, meilleure densité alimentaire, fibres, choline, activité physique adaptée : ces mesures peuvent avoir un vrai sens biologique.
Restaurer le terrain digestif
Le microbiote intestinal devient un levier majeur lorsqu’il existe auto-immunité, ballonnements, transit perturbé, dysbiose ou suspicion de SIBO.
Gérer le stress et améliorer la récupération
Respiration, qualité de sommeil, activité physique dosée, régulation de la charge allostatique : cet axe est souvent aussi important que la supplémentation. Une thyroïde fonctionnelle ne dépend pas seulement de micronutriments, mais aussi d’un terrain neuroendocrinien moins contraint.
Ce qu’il faut retenir
La fonction thyroïdienne ne se résume pas à une valeur de TSH.
Elle dépend :
- de la synthèse hormonale
- de la conversion T4 → T3
- de l’action cellulaire des hormones
- du terrain inflammatoire
- du stress chronique
- du statut micronutritionnel
- du foie
- du microbiote intestinal
Autrement dit, comprendre la thyroïde, c’est souvent sortir d’une lecture trop étroite pour revenir à une physiologie plus complète.
Conclusion
La thyroïde est un organe central, mais elle fonctionne dans un réseau.
Lorsqu’un patient présente une fatigue persistante, une frilosité, un ralentissement ou une prise de poids avec biologie peu parlante, la question n’est pas seulement de savoir si la glande produit assez.
La vraie question est souvent plus large :
dans quelles conditions biologiques les hormones thyroïdiennes sont-elles produites, converties et réellement utilisées ?
C’est souvent là que se joue la différence entre une approche simplement descriptive et une approche vraiment clinique de la fonction thyroïdienne.