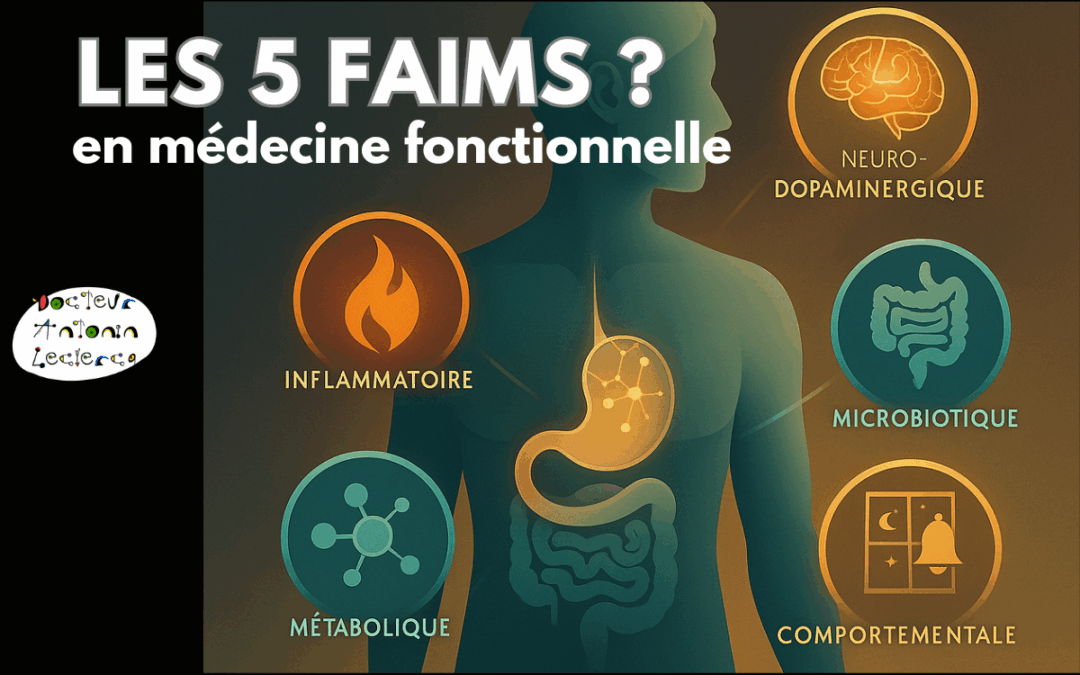
Les différents types de faim : comprendre l’appétit avec une lecture plus fonctionnelle
En consultation, certaines phrases reviennent souvent.
« Je mange, mais je n’ai jamais vraiment l’impression d’être rassasié. »
« Je sais que je n’ai pas faim… pourtant j’ai envie de manger. »
« Plus je suis stressé, plus je grignote. »
« Quand je dors mal, j’ai faim toute la journée. »
Pendant longtemps, la faim a été perçue comme un simple signal énergétique : le corps manque de carburant, donc il demande à manger. Cette vision reste utile, mais elle est incomplète.
Autrement dit, il n’existe pas une seule faim, mais plusieurs formes de faim, chacune avec sa logique propre. Les distinguer change beaucoup de choses en pratique, car on ne répond pas de la même manière à une faim métabolique, à une faim de stress, à une faim entretenue par l’inflammation ou à une faim influencée par le microbiote.
C’est précisément dans cette logique que s’inscrivent la médecine fonctionnelle, la biologie nutritionnelle et fonctionnelle et la micronutrition : comprendre le symptôme, mais surtout le mécanisme qui l’entretient.
1. La faim métabolique : quand le corps demande réellement de l’énergie
C’est la forme la plus classique de la faim.
Elle apparaît lorsque l’organisme a réellement besoin d’énergie ou de nutriments. Elle survient souvent plusieurs heures après un repas, après un effort physique, en cas d’apports insuffisants, de petit déjeuner trop léger ou de journée alimentaire désorganisée.
Cette faim est physiologique. Elle est régulée par un ensemble de signaux hormonaux et nerveux impliquant notamment la ghréline, la leptine, l’insuline et les hormones digestives de satiété. Lorsqu’elle fonctionne bien, elle aide à manger au bon moment et à s’arrêter quand les besoins sont couverts.
En pratique, cette faim devient plus confuse lorsque l’alimentation est pauvre en protéines, trop riche en produits ultra-transformés, ou lorsque la régularité des repas se dégrade. Elle peut aussi être aggravée par une mauvaise qualité de sommeil ou par des restrictions répétées.
2. La faim de compensation : quand le cerveau cherche un soulagement rapide
Certaines envies alimentaires ne correspondent pas à un besoin énergétique réel.
Elles apparaissent surtout en contexte de fatigue, de surcharge mentale, de tension émotionnelle, de frustration ou de sommeil insuffisant. Dans ce cas, manger ne sert pas seulement à nourrir le corps. Cela devient parfois une tentative de régulation neurobiologique.
Le cerveau cherche alors une récompense rapide. Les aliments très sucrés, très gras, très salés ou très palatables procurent un soulagement bref, mais entretiennent ensuite un nouveau besoin. Cette dynamique s’intègre naturellement dans la réflexion sur le stress et le burn out : lorsque les capacités d’adaptation diminuent, l’alimentation peut devenir un outil de compensation plus qu’un simple apport nutritionnel.
Autrement dit, ce n’est pas forcément un “manque de volonté”. C’est souvent un cerveau fatigué qui cherche une solution rapide à un état interne inconfortable.
3. La faim inflammatoire : quand le rassasiement devient moins lisible
C’est une forme de faim moins connue, mais cliniquement très intéressante.
Lorsque le terrain est marqué par une inflammation chronique de bas grade, plusieurs signaux métaboliques deviennent moins efficaces. La sensibilité à l’insuline peut diminuer, les mécanismes de satiété peuvent se brouiller et le cerveau peut continuer à percevoir un état de manque alors même que les apports sont suffisants.
Cette situation est fréquente dans les contextes d’insulinorésistance ou de syndrome métabolique, où l’appétit n’est plus seulement une question de quantité mangée, mais aussi de signalisation métabolique.
Ici, manger davantage ne corrige pas le problème. Le vrai sujet est souvent de restaurer un terrain métabolique plus stable.
4. La faim microbiotique : quand l’intestin influence l’appétit
Le microbiote intestinal ne se contente pas d’intervenir dans la digestion.
Il participe aussi à la production de métabolites, au dialogue intestin-cerveau, à l’inflammation, à la régulation immunitaire et à certains signaux impliqués dans la satiété. Lorsqu’il se déséquilibre, la relation à la faim peut devenir moins stable : appétence accrue pour certains aliments, digestion moins confortable, énergie plus fluctuante, satiété moins durable.
Le microbiote intestinal s’intègre donc pleinement à cette réflexion. Il n’“ordonne” pas ce que l’on mange, mais il influence clairement le terrain biologique dans lequel l’appétit s’exprime. C’est aussi ce qui explique que certaines personnes aient une faim plus désorganisée en contexte de dysbiose, d’inflammation intestinale ou de fragilité digestive.
Autrement dit, la faim n’est pas seulement cérébrale ou psychologique. Elle peut aussi être en partie intestinale.
5. La faim comportementale : quand l’environnement mange avant nous
Certaines prises alimentaires sont déclenchées bien avant l’apparition d’une vraie faim biologique.
Une odeur, une habitude, un écran, l’heure, la présence d’autres personnes, une émotion répétée, un trajet, une publicité, une cuisine ouverte : l’environnement moderne multiplie les signaux qui activent l’envie de manger.
Dans ce cas, ce n’est pas l’organisme qui réclame. C’est le contexte qui déclenche.
Cette forme de faim est importante à reconnaître, car elle répond moins à un besoin nutritionnel qu’à une association répétée entre un stimulus et l’acte de manger.
Pourquoi cette distinction change la prise en charge
Tout l’intérêt clinique est là.
Si l’on considère toute faim comme identique, la seule réponse devient : “il faut manger moins” ou “il faut résister”. Or cette stratégie est souvent inefficace, car elle ne traite pas le bon niveau du problème.
Selon le mécanisme dominant, les leviers utiles ne seront pas les mêmes :
- si la faim est surtout métabolique, il faut souvent revoir la structure des repas ;
- si elle est liée au stress, il faut travailler la charge allostatique et la récupération ;
- si elle est inflammatoire, il faut rééquilibrer le terrain métabolique ;
- si elle est digestive, le microbiote intestinal et la qualité de l’environnement intestinal deviennent centraux ;
- si elle s’inscrit dans un terrain de fragilité nutritionnelle, la micronutrition peut aider à corriger certains déséquilibres de fond.
Autrement dit, comprendre sa faim permet souvent de sortir d’un rapport culpabilisant à l’alimentation.
Ce qu’il faut retenir
La faim n’est pas un ennemi. C’est un signal.
Mais encore faut-il savoir quel signal.
On peut avoir faim parce que le corps manque d’énergie.
On peut avoir faim parce que le cerveau cherche une récompense.
On peut avoir faim parce que l’inflammation brouille les messages de satiété.
On peut avoir faim parce que le microbiote influence le terrain digestif et métabolique.
On peut avoir faim parce que l’environnement déclenche des automatismes.
Comprendre cela change profondément la prise en charge. L’enjeu n’est pas seulement de manger moins. L’enjeu est de manger plus juste, au bon moment, pour les bonnes raisons.